|
|
…нии плеврального выпота возникают боль в грудной клетке с иррадиацией в плечо или верхнюю часть лопатки на стороне поражения, одышка. На рентгенограмме выявляют умеренное количество плеврального выпота, высокое стояние купола диафрагмы, нередко дисковидный ателектаз в базальных отделах нижней доли легкого. Ультразвуковое исследование и компьютерная томография позволяют обнаружить абсцесс печени. Для подтверждения амебиаза проводят реакции иммунофлюоресценции и гемагглютинации. С лечебной целью парентерально вводят метронидазол или гидрохлорид эметана. Прогноз благоприятный. При эхинококкозе первичное поражение П. с развитием кисты наблюдается редко. В большинстве случаев происходит вторичное обсеменение П. при прорыве печеночной гидатидной кисты или гидатидной кисты легких в плевральную полость. Прорыв кисты в плевральную полость сопровождается рвущей болью в грудной клетке, нередко возникает кашель с обильной мокротой, содержащей оболочки кисты, возможен гидропневмоторакс. Диагноз эхинококкоза подтверждается при нахождении сколексов паразита в плевральной жидкости или в биоптате П., а также при положительных результатах реакций латекс-агглютинации, непрямой гемагглютинации. Лечение оперативное. Прогноз зависит от распространенности процесса и сопутствующих осложнений. Парагонимоз П. возникает при попадании легочной двуустки в плевральную полость и характеризуется образованием плеврального экссудата с низким содержанием глюкозы и высокой активностью лактатдегидрогеназы. Окончательный диагноз устанавливают при выявлении яиц паразита в плевральном выпоте, мокроте, кале. Для лечения используют празиквантель. Прогноз благоприятный. Рубцово-склеротические, дистрофические и фиброзные изменения. Воспаление, травмы плевры (в т.ч. операционные) могут приводить к развитию рубцово-склеротических изменений — плевральных сращений. Распространенные рубцово-склеротические изменения П. (фиброторакс) приводят к ограничению дыхательных экскурсий легкого, снижению легочной вентиляции и кровотока. Массивное разрастание соединительнотканных рубцовых наслоений (шварт), образующихся за счет организации фиброзных наложений, может сопровождаться сморщиванием легкого (плевропневмоцирроз); при этом отмечаются деформация грудной клетки, неподвижность или западение при вдохе одной ее половины, выраженная дыхательная недостаточность, формируется легочное сердце (Лёгочное сердце). Единственный способ лечения — декортикация легкого (см. ниже раздел «Операции»). К дистрофическим изменениям П. относят плевральные бляшки (наслоения гиалинизированной фиброзной ткани) и обызвествление П. Плевральные бляшки могут наблюдаться при асбестозе (см. Пневмокониозы), возможно их обызвествление (через 40 лет после начала работы с асбестом обызвествленные плевральные бляшки обнаруживают примерно у 1/3 больных). Ограниченное обызвествление П. может возникать также и при пневмокониозах, вызванных тальком, слюдой, бакелитом, известью, оловом и кварцем. Причиной диффузного обызвествления П. (так называемое панцирное легкое) может быть длительный воспалительный процесс при гемотораксе, эмпиеме плевры или повторном пневмотораксе туберкулезной этиологии. Обычно отложение извести возникает на внутренней поверхности утолщенной висцеральной П. При выраженных рубцово-склеротических и дистрофических изменениях П. в случае отсутствия распространенных изменений легочной ткани измененные участки П. могут быть удалены оперативным путем. Прогноз при своевременном лечении благоприятный. Опухоли плевры встречаются редко, бывают доброкачественными и злокачественными. Опухолевым процессом могут поражаться все отделы париетальной и висцеральной П., но чаще заднелатеральные отделы. Исходной тканью опухоли обычно является мезотелий, но ею может быть и соединительная ткань, эндотелий кровеносных и лимфатических сосудов. Иногда опухоли могут развиваться из субплевральной соединительной ткани; такие опухоли уже на ранних стадиях поражают П. и практически неотличимы от первичной опухоли плевры. Доброкачественные опухоли П. представлены мезотелиомой фиброзного типа (см. Мезотелиома), фибромой (Фиброма), ангиомой, липомой (Липома), лейомиомой, лимфангиоэндотелиомой и др. Они растут в виде четко отграниченного узла, иногда располагаются на ножке и в таких случаях довольно подвижны. Клинические проявления доброкачественных опухолей П. скудны; они возникают лишь тогда, когда опухоль достигает больших размеров, смещает органы грудной полости и средостения, вызывая боль, одышку, чувство стеснения в груди. Как правило, доброкачественные опухоли П. диагностируются при рентгенологическом исследовании. Рентгенологическим признаком их является однородная интенсивная тень полукруглой или полуовальной формы, широким основанием прилежащая к реберному краю или, реже, к тени средостения либо диафрагмы; очертания тени обычно четкие; углы, образованные с реберным краем, — тупые (рис. 8). Если опухоль исходит из париетальной П., она смещается при дыхании вместе с ребрами. Опухоль, растущая из висцеральной П., при дыхании перемещается вместе с легочной тканью. Если в области опухоли листки П. спаяны, она при дыхании смещается вместе с ребрами. В связи с медленным ростом доброкачественных опухолей П. их размеры при рентгенологическом исследовании в динамике изменяются незначительно. Экссудат в плевральной полости появляется редко, однако его наличие не исключает доброкачественный характер новообразования. Структура ребер, к которым прилежит доброкачественная опухоль, обычно не изменена. Эти опухоли могут обнаруживаться в любом отделе П., но несколько чаще — в латеральных отделах. Наиболее трудно диагностировать опухоли, расположенные за тенью сердца. Уточнить диагноз доброкачественной опухоли П. можно во время торакоскопии, сопровождающейся биопсией, а также путем пункции новообразования и цитологические исследования полученного материала. Следует иметь в виду, что при пункционной биопсии доброкачественных опухолей П. не всегда легко получить клеточный субстрат из-за большой плотности таких опухолей. Доброкачественные опухоли П. следует дифференцировать прежде всего со злокачественными опухолями П. и легких, главным образом с периферическим раком легкого, а также с осумкованными плевритами. Доброкачественные опухоли П. подлежат оперативному лечению во избежание их малигнизации, а также в связи с возможностью сдавления органов грудной полости и нарушения их функции. Злокачественные опухоли П. бывают первичными и вторичными (метастатическими). Метастазируют в П. чаще всего железистый и недифференцированный рак легкого, рак яичников, щитовидной и молочной желез. В этих случаях, как правило, отмечается множественность поражения. Цитологическое и гистологическое исследования помогают уточнить диагноз и облегчить поиски первичного очага. Первичные злокачественные опухоли П. по типу роста делят на диффузные и локализованные (чаще встречаются диффузные). Гистологически эти опухоли являются вариантами мезотелиомы (Мезотелиома). Злокачественные опухоли П. одинаково часто встречаются у мужчин и женщин разных возрастов и отличаются быстрым развитием. Клиническая картина на начальных стадиях, когда возможно радикальное оперативное лечение, очень скудна, поэтому обнаруживаются опухоли П. на таких стадиях чаще случайно. Первыми клиническими проявлениями обычно бывают боль в грудной клетке при дыхании и повышение температуры тела. На поздних стадиях заболевания клиника зависит от локализации первичного очага, который может располагаться в медиастинальной, диафрагмальной, реберной плевре, в т.ч. в области верхушки легкого. Как правило, отмечается быстрое накопление в плевральной полости серозно-геморрагического или геморрагического экссудата, содержащего атипические клетки (рис. 9). После эвакуации плеврального экссудата он снова накапливается. В связи с переполнением плевральной полости экссудатом грудная клетка на стороне поражения становится выпуклой. При диффузном распространении опухоли по межреберным промежуткам в глубь тканей грудной стенки отмечаются ее ригидность, втяжение межреберных промежутков при дыхании. Опухоль может прорастать также в легочную ткань, средостение, диафрагму. Наиболее часто и рано возникают метастазы в лимфатические узлы корня легкого и средостения. При метастазировании в лимфатические узлы средостения развивается так называемый медиастинальный синдром: ощущение полноты и давления за грудиной, распирающие боли, признаки нарушения функций органов средостения в результате их компрессии. Отдаленные метастазы встречаются редко. Злокачественная опухоль П. может сопровождаться гиперостозом длинных трубчатых костей. Рентгенологически отмечают массивное пластинчатое или неравномерное бугристое утолщение П., в последующем по периферии легочного поля часто обнаруживают множественные узлы. Поскольку в большинстве случаев злокачественная опухоль П. не выявляется из-за большого количества экссудата, рентгенологическое исследование проводят после предварительной плевральной пункции. Характерным рентгенологическим признаком плеврального экссудата при злокачественной опухоли П. является отсутствие смещения тени средостения или очень незначительное ее смещение в здоровую сторону. Это объясняется развитием плевральных и перикардиальных шварт, а также прорастанием опухоли в легочную ткань, что приводит к ее сморщиванию. Обнаружение деструкции ребер на рентгенограммах облегчает диагностику (рис. 10). В связи с тем, что по клинико-рентгенологическим признакам злокачественная опухоль П. может иметь сходство с опухолями средостения и диафрагмы, периферическим раком легкого (опухолью Панкоста), затянувшимся экссудативным плевритом, в т.ч. с туберкулезным осумкованным плевритом, для уточнения диагноза применяют компьютерную томографию, рентгенологическое исследование в условиях искусственного пневмоторакса, трансторакальную пункцию опухоли с последующим цитологическим исследованием полученного материала, цитологическое исследование плеврального экссудата. Установлению правильного диагноза может способствовать торакоскопия. В особо сложных для диагностики случаях прибегают к торакотомии. Лечение злокачественных опухолей П. оперативное; оно эффективно главным образом при локализованной опухоли. При диффузной опухоли и при значительном распространении ее на грудную стенку и диафрагму проводят плевропневмонэктомию с резекцией грудной стенки. У большинства больных радикальное оперативное лечение невыполнимо из-за обширности поражения, в этих случаях назначают только химиотерапию и лучевую терапию. Если удается провести радикальную операцию, успех лечения, как правило, непродолжителен, отдаленные результаты неудовлетворительные. При противопоказаниях к оперативному лечению (тяжелое общее состояние больного, обширное метастазирование опухоли и т.д.) в плевральную полость после удаления из нее экссудата вводят тиофосфамид. Иногда это позволяет предотвратить накопление экссудата. В остальных случаях проводится симптоматическое лечение. Прогноз при злокачественных опухолях П. неблагоприятен из-за поздней обращаемости больных к врачу и неблагоприятных для исхода заболевания анатомических взаимоотношений в зоне патологических очагов. Операции. Декортикация легкого — удаление с его поверхности рубцовых напластований, мешающих расправлению в полном объеме — проводится при хронической, реже подострой, эмпиеме плевры, длительно существующем пневмотораксе с развитием ригидности коллабированиого легкого. В зоне операции одновременно с рубцовыми напластованиями удаляют висцеральную П., в связи с чем чрезвычайно важно обеспечить тщательный аэростаз и адекватное дренирование плевральной полости. Пневмолиз — оперативное освобождение легкого от сращений — является, как правило, этапом оперативных вмешательств на легких и других внутригрудных органах. Плеврэктомия — удаление висцеральной и париетальной П., образующей стенки гнойной полости — проводится при хронической эмпиеме П. различной этиологии, в т.ч. туберкулезной. Библиогр.: Анатомия человека, под ред. М.Р. Сапина, т. 2, с. 87, М., 1986; Клиническая онкология, под ред. Н.Н. Блохина и Б.Е. Петерсона. т. 1, с. 143, т. 2, с. 3, М., 1979; Лайт Р.У. Болезни плевры, пер. с англ., М., 1986; Лечение генерализованных форм опухолевых заболеваний, под ред. Н.Н. Блохина и Ш. Экхардта, М., 1976; Лукомский Г.И. Неспецифические эмпиемы плевры, М., 1976, библиогр.; Лукомский Г.И. и др. Бронхопульмонология, М., 1982; Рахимов Я.А., Каримов М.К. и Этинген Л.Е. Очерки по функциональной анатомии, с. 124, Душанбе, 1987; Сергеев В.М. Патология и хирургия плевры, М., 1967, библиогр. 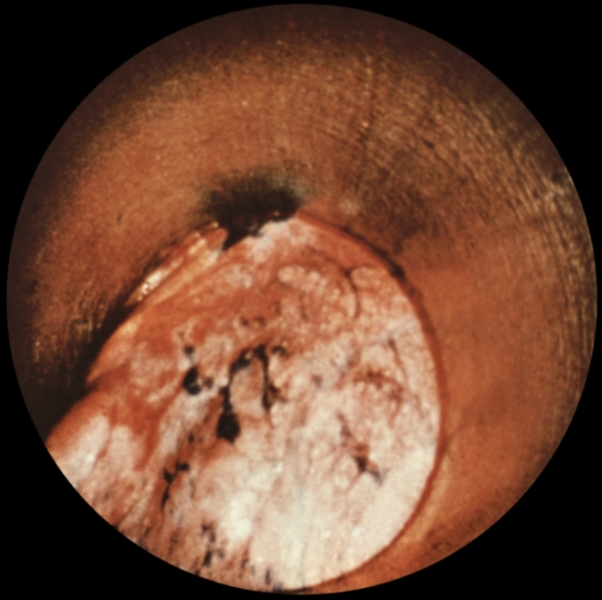 Рис. 5. Торакоскопические картины при некоторых видах патологии: саркоидоз плевры (висцеральная плевра покрыта белесоватыми бляшками, напоминающими метастазы рака легкого). 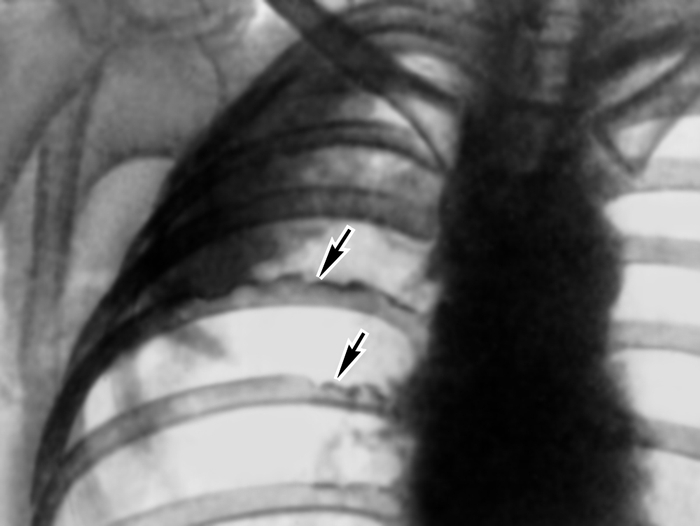 Рис. 10. Фрагмент прямой рентгенограммы органов грудной клетки больного со злокачественной опухолью (мезотелиомой) плевры: видна пристеночная тень опухоли в правой половине грудной клетки, стрелками указана краевая деструкция ребер.  Рис. 4. Торакоскопические картины при некоторых видах патологии: эмпиема плевры (в плевральной полости видны фибринозные массы и некротическая ткань желто-зеленого цвета, париетальная плевра гиперемирована). 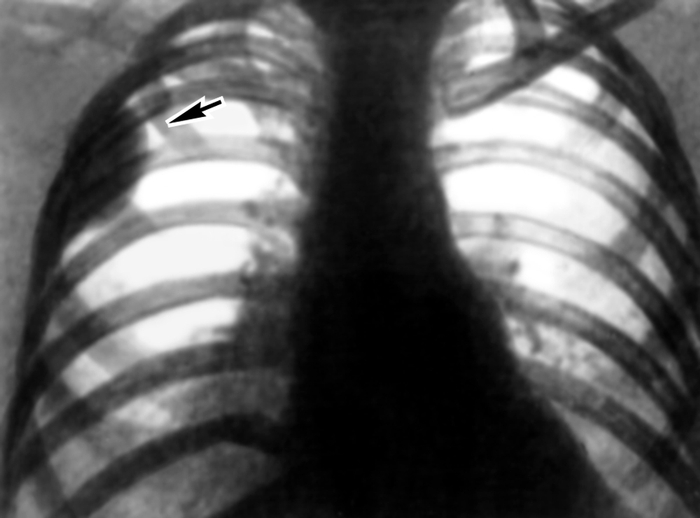 Рис. 8. Прямая рентгенограмма органов грудной клетки больного с доброкачественной опухолью плевры: полукруглая тень опухоли (указана стрелкой) расположена пристеночно в правой половине грудной клетки, контуры опухоли образуют с реберным краем тупой угол. 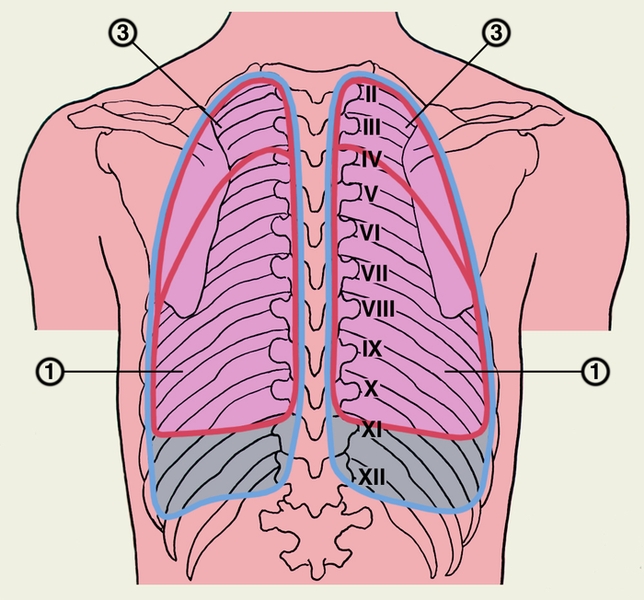 Рис. 1б). Проекция границ легких, их долей (красная линия) и париетальной плевры (синяя линия) на скелет грудной клетки (вид сзади): 1 — нижние доли правого и левого легкого; 2 — средняя доля правого легкого; 3 — верхние доли правого и левого легкого; римскими цифрами обозначены ребра. 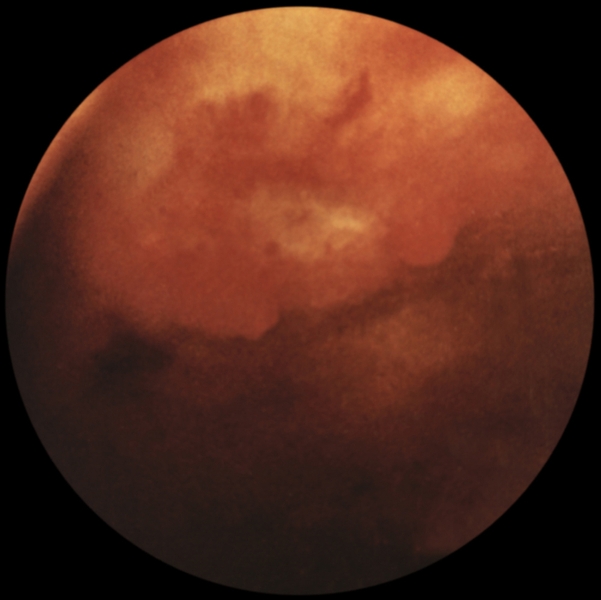 Рис. 7. Торакоскопические картины при некоторых видах патологии: метастазы рака молочной железы в плевру (париетальная плевра «пестрая» за счет чередования участков гиперемии и инфильтрации, видны отдельные мелкие стекловидные полупрозрачные высыпания с умеренно расширенными кровеносными сосудами вокруг). 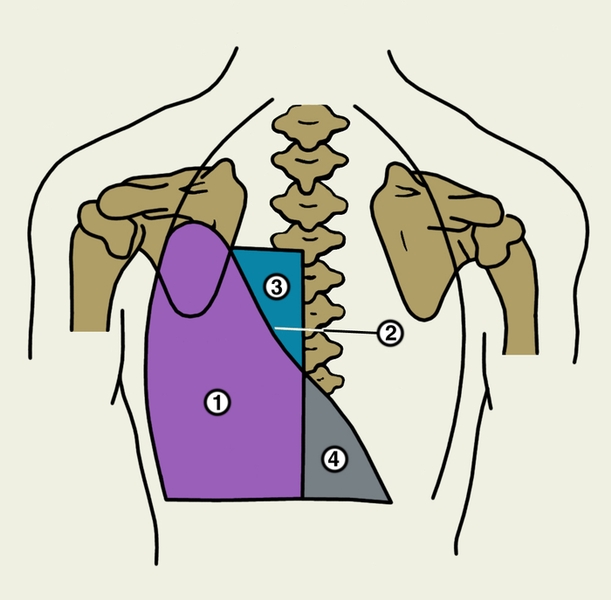 Рис. 2. Схематическое изображение областей измененного перкуторного звука при скоплении жидкости в плевральной полости: 1 — участок плевральной полости, заполненный жидкостью (притупленный или тупой перкуторный звук); 2 — линия Эллиса — Дамуазо — Соколова; 3 — треугольник Гарленда (тимпанический перкуторный звук); 4 — треугольник Грокко — Раухфуса (притупленный перкуторный звук). 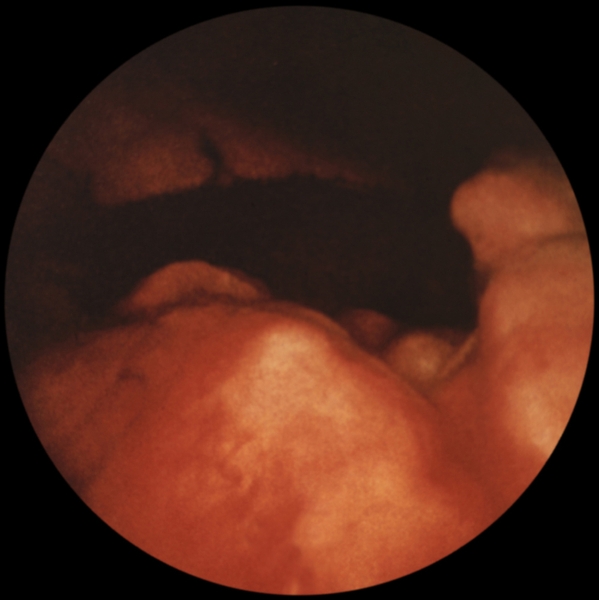 Рис. 6. Торакоскопические картины при некоторых видах патологии: мезотелиома плевры (бугристая плотная опухоль бело-розового цвета, исходящая из париетальной плевры, с умеренно расширенными кровеносными сосудами). 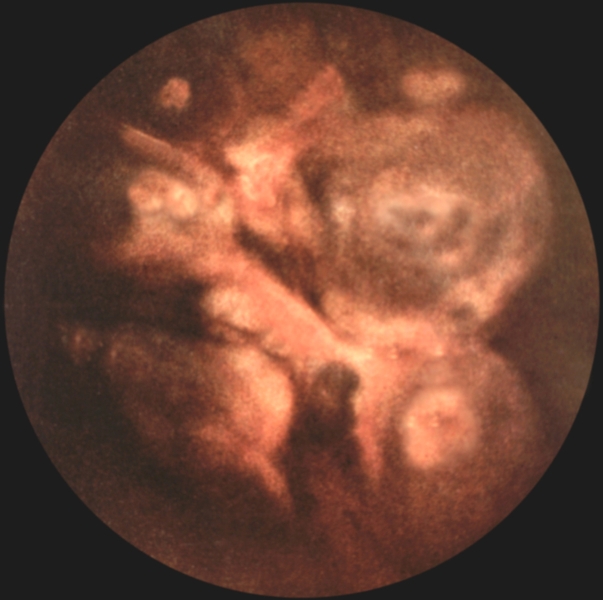 Рис. 3. Торакоскопические картины при некоторых видах патологии: множественные субплевральные буллы (воздушные полости) различной величины у больных с рецидивирующим спонтанным пневмотораксом. 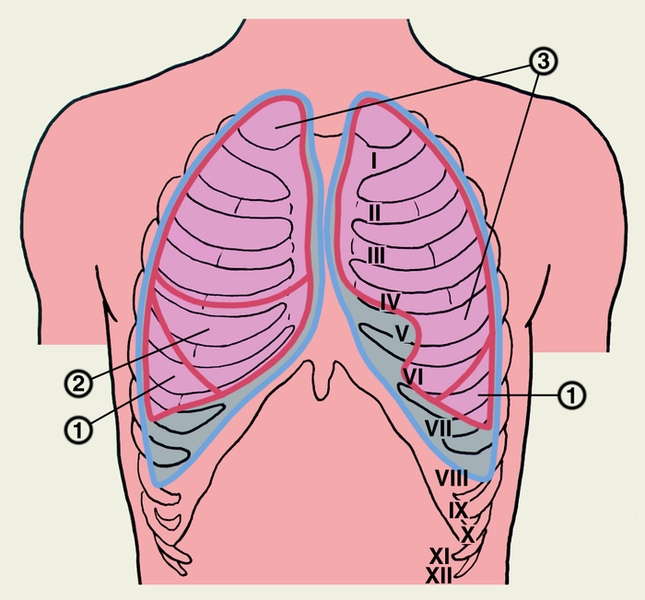 Рис. 1а). Проекция границ легких, их долей (красная линия) и париетальной плевры (синяя линия) на скелет грудной клетки (вид спереди): 1 — нижние доли правого и левого легкого; 2 — средняя доля правого легкого; 3 — верхние доли правого и левого легкого; римскими цифрами обозначены ребра. 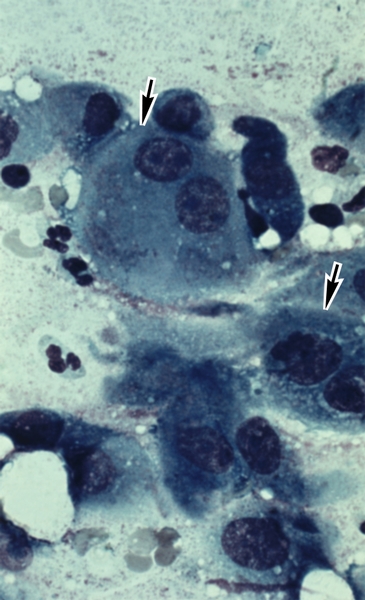 Рис. 9. Цитограмма плеврального экссудата при злокачественной опухоли (мезотелиоме) плевры: видны крупные опухолевые без четких границ клетки (указаны стрелками); ×900. II Пле́вра (pleura, PNA, BNA, JNA; греч. «бок, сторона, ребро») серозная оболочка, покрывающая легкие и выстилающая стенки грудной полости. |
|
Сделать бесплатный сайт с uCoz